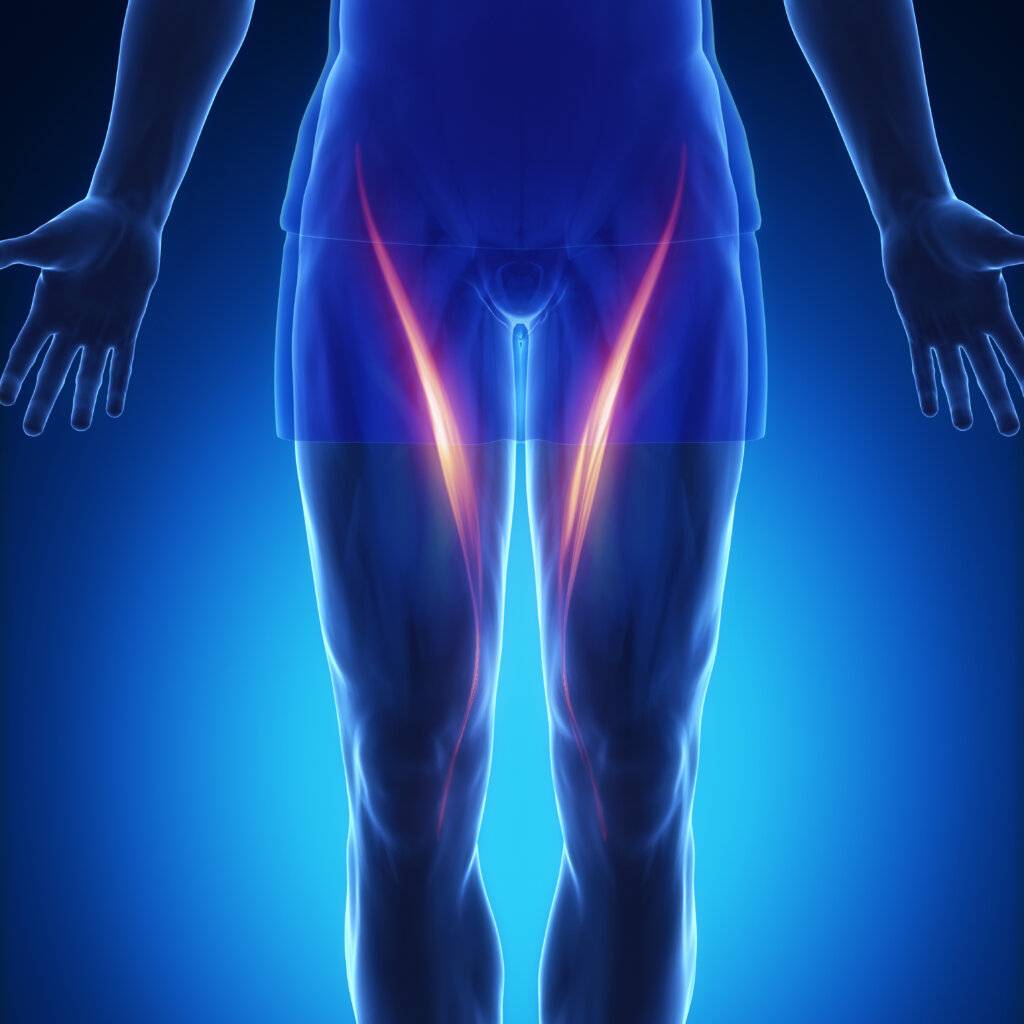
Ein falscher Ausfallschritt oder eine heftige Grätsche beim Fußballspielen und schon ist es passiert: Heftige stechende Schmerzen in der Leiste stellen sich ein, die schnell in diffusere Schmerzen übergehen. Häufig lautet die Verdachtsdiagnose dann: Leistenzerrung. Doch was ist das genau? Um diese Frage zu beantworten, lohnt es sich, die Anatomie der Leiste unter die Lupe zu nehmen.
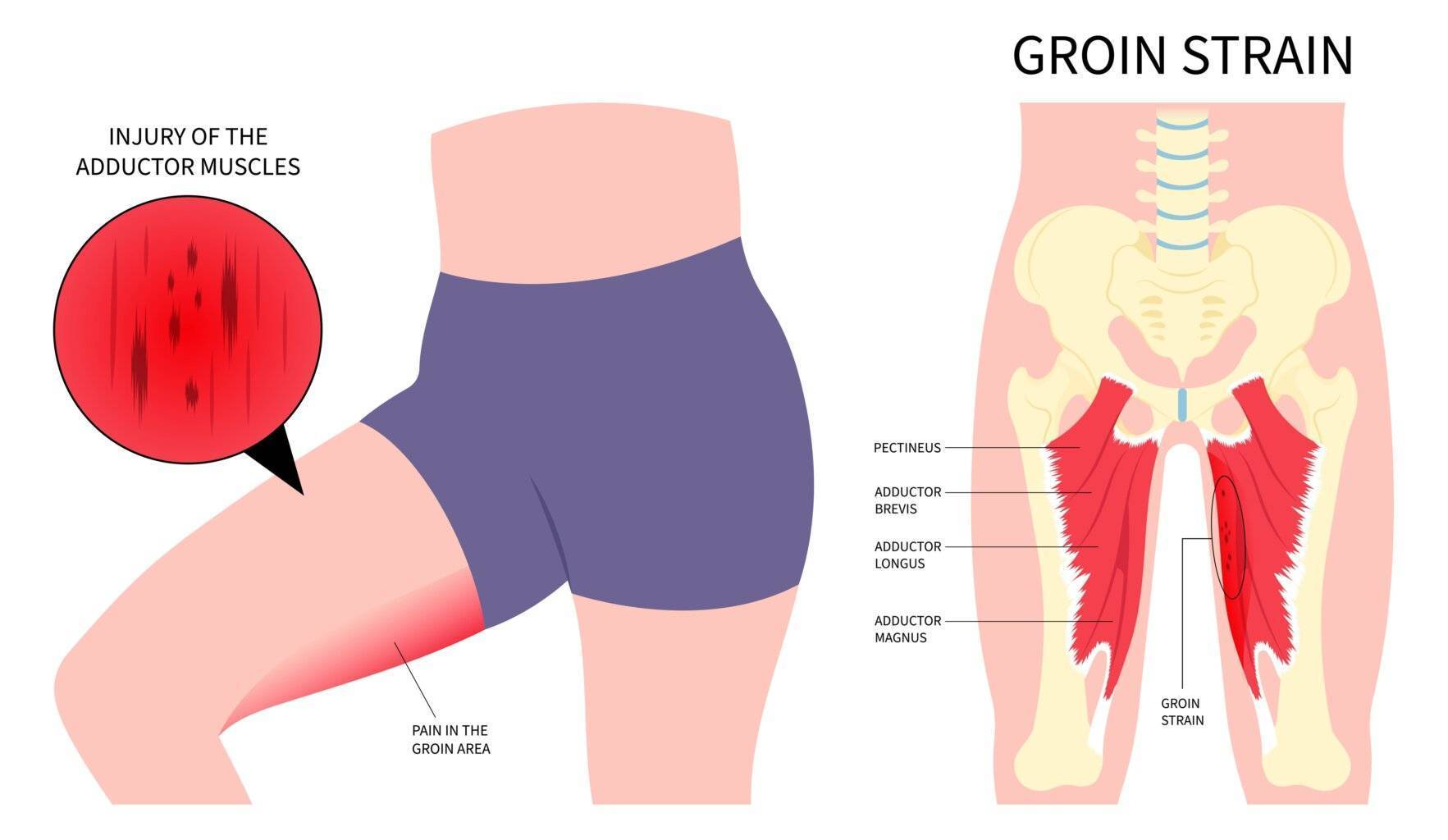
Die Adduktoren – sechs Kraftpakete
Ist von einer Leistenzerrung die Rede, meint dies in der Regel eine Überlastung, Entzündung und/oder Schädigung bzw. einen Riss der sogenannten Adduktorenmuskeln des Hüftgelenks. Diese Muskelgruppe wird von sechs unterschiedlichen Muskeln gebildet.
Sie alle entspringen am Schambein, der Symphyse, und setzen auf der Rückseite des Oberschenkelknochens an und führen eine Adduktion im Hüftgelenk aus – also eine Rückführung des abgespreizten Beins zur Körpermitte. Außerdem bewirken sie eine Außenrotation und Beugung im Hüftgelenk, die bei einer Leistenzerrung betroffen sein können.
Zu den sechs Muskeln zählen:
- Musculus pectineus
- Musculus adductor longus
- Musculus adductor brevis
- Musculus adductor magnus
- Musculus adductor minimus
- Musculus gracilis
Die wichtigste Funktion dieser Muskeln dürfte jedoch die Stabilisation des Beckens sein. Sie fungieren als Gegenspieler der kräftigen Gesäßmuskulatur und ermöglichen so durch ein ausgeklügeltes Wechselspiel das Gehen und Stehen.
Wie entsteht eine Leistenzerrung?
Die häufigste Ursache für eine Leistenzerrung bzw. Verletzungen der Adduktoren allgemein sind ruckartige Seitwärtsbewegungen, welche zu einer Überlastung oder Überdehnung der Muskulatur führen. Dies kann beispielsweise bei einer „Grätsche“ im Fußball, einer plötzlichen Ausweichbewegung oder beim seitlichen Wegrutschen auf matschigem Untergrund der Fall sein. Doch auch eine plötzliche Beschleunigung beim Sprinten kann zu einer Leistenzerrung führen.
Bei all diesen Bewegungen wirken starke Kräfte auf die Adduktorenmuskeln ein, insbesondere, wenn es zu plötzlichen Richtungsänderungen unter Belastung mitten in der Bewegung kommt. Darüber hinaus kann aber auch eine dauerhafte Überlastung der Muskelgruppe ursächlich für eine Leistenzerrung sein.
Durch die Überlastung oder Überdehnung, die meist den Muskel-Sehnen-Übergang oder den Sehnenansatz am Schambein betrifft, können die Muskelfasern teilweise oder vollständig reißen. Risikofaktoren für eine Leistenzerrung sind eine vorausgegangene Verletzung, eine (altersbedingte) Schwäche des Bindegewebes und die Ausübung bestimmter Sportarten. Insbesondere beim Fußball, Eishockey, Hürdenlauf, Sprinten sowie Skifahren und Eislaufen werden die Adduktoren intensiv belastet.
Wie fühlt sich eine Leistenzerrung an?
Liegt der Leistenzerrung eine dauerhafte Belastung über einen längeren Zeitraum zugrunde, bemerken die Betroffenen meist zunächst diffuse Schmerzen in der Leistenregion und auf der Innenseite des Oberschenkels. Diese werden zunehmend stärker und können nach und nach auch in andere Regionen, wie beispielsweise die Bauchmuskeln, ausstrahlen. Begleitet werden diese Schmerzen vor allem morgens und am Anfang des Trainings von einer Steifigkeit. Diese lässt zwar nach dem Aufwärmen nach, der Schmerz hält allerdings an und kann sich verstärken.
Bei einer akuten Leistenzerrung hingegen ergibt sich ein anderes Beschwerdebild. Betroffene verspüren oft einen stechenden Schmerz in der Leistengegend, kombiniert mit dem Gefühl, als ob plötzlich etwas reißt. Der erste, sehr intensive Schmerz verschwindet nach kurzer Zeit und geht in diffuse Schmerzen auf der Innenseite des Oberschenkels über.
Die Schmerzen können auch in den Bauchraum ausstrahlen und es können sich Blutergüsse in der Leiste und auf der Innenseite der Oberschenkel bilden. Können Betroffene außerdem den Oberschenkel nicht mehr nach innen ziehen – also adduzieren – deutet dies nicht auf eine Leistenzerrung, sondern auf einen schwerwiegenden Riss hin.
So diagnostiziert Ihr Arzt eine Leistenzerrung
Bei den beschriebenen Beschwerden einer Leistenzerrung sollte der Arzt Ihrer Wahl ein Orthopäde sein. Dieser wird sich zunächst ausführlich mit Ihnen unterhalten, um sich ein genaueres Bild von Ihren Symptomen machen zu können. Besonders interessieren wird ihn dabei, wo genau Sie Schmerzen haben, seit wann diese bestehen und wie der Verletzungshergang war.
Beschwerden im Leistenbereich können allerdings viele verschiedene Ursachen haben, weshalb die Diagnosestellung oftmals schwierig ist. Daher ist eine sorgfältige körperliche Untersuchung umso wichtiger.
Dabei wird Ihr Arzt unter anderem verschiedene Bewegungen mit der betroffenen Extremität durchführen, um festzustellen, bei welcher die Beschwerden auftreten. So kann er oftmals bereits erste Rückschlüsse auf das Schädigungsmuster ziehen. Gleichzeitig wird er aber auch versuchen, andere Ursachen für Leistenschmerzen, wie beispielsweise ein Leistenbruch auszuschließen. Ist die Diagnose nun nach wie vor nicht eindeutig, kann er zusätzlich noch bildgebende Verfahren anwenden.
Hier kommen insbesondere die Röntgenuntersuchung zur Beurteilung der knöchernen Strukturen und die Ultraschalluntersuchung und Magnetresonanztomografie (MRT) zur Beurteilung des Weichteilgewebes in Frage. Mit Ultraschall und MRT können Sehnen- und Muskelfaserunterbrechungen sowohl am Sehnenansatz, in der Sehne selbst und am Muskel-Sehnen-Übergang sichtbar gemacht werden.
Die Behandlung der Leistenzerrung: eine Einzelfallentscheidung
Die Erstbehandlung bei Verdacht auf eine Leistenzerrung sollte möglichst schnell beginnen, denn so kann der Heilungsverlauf gleich zu Beginn positiv beeinflusst werden. Dabei können Sie sich am sogenannten PECH-Schema orientieren:
- P wie Pause: Brechen sie die Aktivität, die zur Verletzung geführt hat ab und stellen Sie die betroffene Extremität ruhig.
- E wie Eis: Kühlen Sie die verletzte Stelle für zehn bis 20 Minuten mit einer Eispackung, Eiswasser, Kühlspray oder einem kalten Umschlag.
- C wie Compression: Legen sie einen Kompressionsverband mit moderatem Druck an.
- H wie Hochlagerung: Die verletzte Extremität – oftmals das Bein – sollte hochgelagert werden, damit weniger Blut in das verletzte Gewebe strömt.
Das oberste Therapieziel bei einer Leistenzerrung ist die Schmerzlinderung. An zweiter Stelle steht die Rehabilitation der Muskeln und Vorbeugung von Rückfällen. Daher sollten in den ersten Tagen Gehstützen verwendet werden, um die Schmerzen zu lindern.
Zusätzlich können zu Beginn auch Schmerzmittel und entzündungshemmende Medikamente eingenommen werden. Die weitere Rehabilitation richtet sich dann nach dem Grad der Verletzung. Sie ist langwierig und dauert oft 4–6 Monate oder länger.
- Bei Grad 1 einer Leistenzerrung handelt es sich lediglich um eine Überdehnung. Hier sind weniger als fünf Prozent der Muskelfasern der Adduktoren überlastet worden. Mit schmerzfreien Hüftdehnungsübungen kann in diesem Fall sofort begonnen werden. Auch progressive Kräftigungsübungen können – sofern schmerzfrei möglich – sofort durchgeführt werden.
- Bei Grad 2 sind mehr als fünf Prozent der Muskelfasern bereits gerissen. In der Folge kommt es zu starken Schmerzen und die Rotation im Hüftgelenk ist eingeschränkt. Hier kann mit leichten Übungen zur aktiven Beweglichkeit der Hüfte begonnen werden. Isometrische Übungen hingegen sollten erst begonnen werden, wenn dies wieder schmerzfrei möglich ist.
- Bei Grad 3 spricht man nicht mehr von einer Leistenzerrung, hier sind zahlreiche Adduktorenfasern gerissen. Die Schmerzen sind heftig und auch in Ruhe anhaltend. Zusätzlich können sich deutliche Blutergüsse bilden. In diesem Fall ist für 1-3 Tage eine Ruhigstellung mit kontinuierlicher Kompression erforderlich. Anschließend sollten Krücken benutzt werden, bis ein normales, schmerzfreies Gehen wieder möglich ist. Ab dem 3.-5. Tag kann dann mit ersten, langsamen Übungen begonnen werden. In seltenen Fällen, wenn die Schmerzen auch 6–12 Monaten nach Behandlungsbeginn noch anhalten oder es zu einem kompletten Abriss der Adduktorensehne gekommen ist, kann auch eine Operation in Betracht gezogen werden.
Quellen
- Rimando MP. Adductor strain. Medscape. https://emedicine.medscape.com/article/307308-overview#a1 (zuletzt zugegriffen am 27.04.2022)
- https://deximed.de/home/klinische-themen/physiotherapie-sportmedizin/patienteninformationen/becken-huefte-und-oberschenkel/Leistenzerrung (zuletzt zugegriffen am 27.04.2022)
- Aumüller, G., Aust, G., & Doll, A. (2010). Duale Reihe Anatomie (2. Aufl.). Georg Thieme Verlag KG
- https://www.runnersworld.de/verletzungen-vorbeugung/leistenzerrung/ (zuletzt zugegriffen am 27.04.2022)